 Se, durante i nove mesi di gravidanza, il feto viene esposto al fumo passivo di tabacco da parte del padre, il bambino nato potrà avere maggiori possibilità di essere affetto da asma entro i primi sei anni di vita: questo è ciò che emerge da un importante studio realizzato sui cambiamenti chimici nel DNA.
Se, durante i nove mesi di gravidanza, il feto viene esposto al fumo passivo di tabacco da parte del padre, il bambino nato potrà avere maggiori possibilità di essere affetto da asma entro i primi sei anni di vita: questo è ciò che emerge da un importante studio realizzato sui cambiamenti chimici nel DNA.
Il dottor Kuender Yang, del Nationale Defence Medical Center di Taipei, Taiwan, e i suoi ricercatori hanno analizzato 756 bambini fino ai sei anni. Uno su quattro è cresciuto nel grembo materno con accanto un padre fumatore e solo tre madri del gruppo campione erano fumatrici. Il dottor Yang ha affermato che i bambini che hanno subito un’esposizione prenatale al fumo paterno di più di 20 sigarette al giorno hanno mostrato un rischio considerevolmente più elevato di sviluppare l’asma rispetto ai bambini che non sono stati soggetti a tale esposizione.
Dall’osservazione è risultato che il 31% dei bambini con il padre che ha fumato tabacco durante la gestazione ha sviluppato asma, mentre solo il 23% dei bambini non esposti al fumo paterno ne sono stati colpiti. Inoltre, si è evidenziato che l’asma era più presente nei figli di padri grandi fumatori, infatti, circa il 35% dei bimbi con padri grandi fumatori hanno avuto l’asma, rispetto al 25% di quelli con padri che fumavano poco e ancora rispetto al 23% di quelli con padri che non avevano mai fumato durante la gravidanza.
I ricercatori hanno, inoltre, prelevato dei campioni di DNA dal sangue del cordone ombelicale dei bambini appena nati e attraverso un’analisi hanno scoperto che più i padri avevano fumato durante la gestazione e più era presente una modificazione del DNA su tre geni che hanno un ruolo specifico nella funzionalità del sistema immunitario e nello sviluppo dell’asma. Lo studio ha destato molto interesse perché, anche se è noto da tempo il legame fra l’aumento dell’asma nei bambini e l’esposizione al fumo in gravidanza, ha messo in evidenza che ad essere nocivo per il feto nel grembo materno non è solo il fumo della madre, ma anche quello del padre.
 Per le donne che hanno sofferto di
Per le donne che hanno sofferto di  La rivista scientifica inglese The Lancet ha recentemente pubblicato un nuovo studio sulla colestasi intraepatica della gravidanza. La colestasi gravidica è una patologia epatica che può insorgere durante la gravidanza, soprattutto durante il terzo trimestre, ma può presentarsi in qualsiasi periodo della gestazione. Il sintomo principale si manifesta con un prurito fastidioso localizzato principalmente nelle zone dei palmi delle mani e delle piante dei piedi, ma può estendersi ad altre parti del corpo.
La rivista scientifica inglese The Lancet ha recentemente pubblicato un nuovo studio sulla colestasi intraepatica della gravidanza. La colestasi gravidica è una patologia epatica che può insorgere durante la gravidanza, soprattutto durante il terzo trimestre, ma può presentarsi in qualsiasi periodo della gestazione. Il sintomo principale si manifesta con un prurito fastidioso localizzato principalmente nelle zone dei palmi delle mani e delle piante dei piedi, ma può estendersi ad altre parti del corpo. Alla Northwestern University Feinberg School of Medicine di Chicago negli Stati Uniti, si è svolto uno studio pilota su un campione composto da una selezione di 66 donne in gravidanza che godevano di buona salute e non erano depresse. È emersa l’ipotesi che
Alla Northwestern University Feinberg School of Medicine di Chicago negli Stati Uniti, si è svolto uno studio pilota su un campione composto da una selezione di 66 donne in gravidanza che godevano di buona salute e non erano depresse. È emersa l’ipotesi che  Le future mamme in dolce attesa che soffrono di ipertensione possono con tranquillità e sicurezza monitorare la loro pressione sanguigna acasa propria, senza bisogno di recarsi in ospedale o nell’ambulatorio del medico.
Le future mamme in dolce attesa che soffrono di ipertensione possono con tranquillità e sicurezza monitorare la loro pressione sanguigna acasa propria, senza bisogno di recarsi in ospedale o nell’ambulatorio del medico. Le informazioni che circolano sul mondo delle donne in gravidanza sono molte, distorte e spesso creano confusione, per questo tre ginecologhe californiane hanno pubblicato una guida in cui hanno chiarito, su base scientifica e clinica in ostetricia, cosa è vero e cosa è falso.
Le informazioni che circolano sul mondo delle donne in gravidanza sono molte, distorte e spesso creano confusione, per questo tre ginecologhe californiane hanno pubblicato una guida in cui hanno chiarito, su base scientifica e clinica in ostetricia, cosa è vero e cosa è falso. I parti cesarei nel mondo sono ancora troppi e a volte non giustificati. Nel 60% degli Stati si ricorre in maniera eccessiva a questo intervento chirurgico per il parto, mentre nel 25% dei paesi lo si pratica ancora troppo poco anche di fronte a casi in cui l’uso sarebbe assolutamente necessario.
I parti cesarei nel mondo sono ancora troppi e a volte non giustificati. Nel 60% degli Stati si ricorre in maniera eccessiva a questo intervento chirurgico per il parto, mentre nel 25% dei paesi lo si pratica ancora troppo poco anche di fronte a casi in cui l’uso sarebbe assolutamente necessario. Entrambi i test possono fornire indicazioni su eventuali anomalie genetiche o cromosomiche del feto.
Entrambi i test possono fornire indicazioni su eventuali anomalie genetiche o cromosomiche del feto.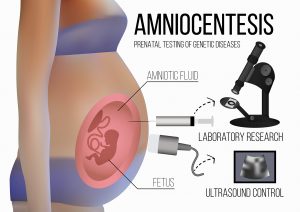 Un altro esame diagnostico considerato invasivo è l’amniocentesi.
Un altro esame diagnostico considerato invasivo è l’amniocentesi.